Conforme a lo previsto por la ley vigente, declaro, bajo mi responsabilidad, ser un profesional del sector odontológico y, por lo tanto, estar autorizado a visualizar los contenidos presentes en esta página web.

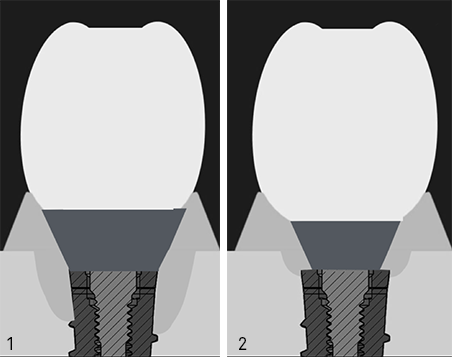
1. Implante sin Platform Switching (PS), perfil anatómico (divergente) imitando la forma del diente y protocolo múltiples desconexiones.
En esta situación los tejidos presentaban una tendencia a la migración apical. Las inevitables recesiones gingivales generaban un riesgo no sólo estético sino también de peri-implantitis
2. Implante con PS, perfil anatómico (divergente) y múltiples desconexiones. La introducción del concepto de PS nos permitió reducir la reabsorción ósea perimplantaria mejorando la estabilidad de los tejidos. Este concepto nos permitió conocer la relación entre la forma de los pilares y la estabilización de los tejidos mediante las fibras circulares del tejido conectivo
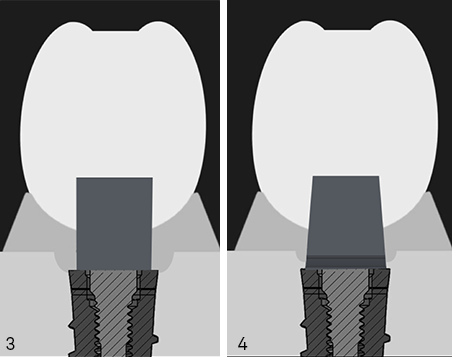
3. Implante con PS, perfil recto y múltiples desconexiones. El uso de pilares rectos nos permitió aumentar el grosor de los tejidos y mejorar los resultados de manera predecible.
4. Implante con PS, perfil cónico (convergente) pilar XA y cero desconexiones. La introducción de los pilares XA para prótesis roscada y cementada nos permitió finalmente no sólo estabilizar los tejidos sino también promover su migración coronal con el tiempo. La conicidad de estos pilares consigue promover la migración coronal de los tejidos a corto y largo plazo